Finalización de la reanimación cardiopulmonar en el rescate en montaña: una revisión exploratoria y recomendaciones de ICAR MedCom
¿Cuándo finalizar la reanimación cardiopulmonar en el rescate en montaña?
Vídeo resumen
Introducción

Una víctima de un paro cardíaco (PC) en la montaña tiene probabilidades de fallecer, incluso cuando los sistemas de emergencias médicas (SEM) y la atención médica definitiva en el hospital estén cerca. Las probabilidades de supervivencia tras un PC suelen ser menores en la montaña que en las zonas urbanas debido a la menor densidad de las redes de SEM y hospitales, los retrasos en la llegada de los SEM y el menor acceso a la desfibrilación (Jung et al., 2018 ; Oshiro y Murakami, 2022 ; Soar et al., 2021 ; Strohle et al., 2019 ; Strohle et al., 2014 ).
Realizar reanimación cardiopulmonar (RCP) en las montañas puede ser más difícil que en áreas urbanas (Egger et al., 2020 ; Rottenberg, 2014 ; Vogele et al., 2021 ; Wang et al., 2014 ).
Los desafíos pueden verse agravados por los recursos limitados. Es posible que no haya ningún médico u otra persona calificada en el lugar para tomar la decisión de retener o finalizar la RCP. Los criterios para la finalización de la reanimación (TOR) deben ser fáciles de usar para el personal de rescate y deben estar de acuerdo con las normas y regulaciones regionales y nacionales.
El rescate en montaña presenta riesgos tanto para los rescatistas como para las víctimas debido a los peligros del terreno y el clima. Realizar RCP en un entorno montañoso puede ser técnicamente desafiante, agotador y peligroso. En muchos casos, el tratamiento llega demasiado tarde y solo se puede diagnosticar la muerte en el sitio (Jung et al., 2018 ; Oshiro y Murakami, 2022 ; Schön et al., 2020 ).
Las directrices para la TOR pueden reducir las intervenciones médicas innecesarias y el riesgo general para los rescatistas. En un incidente con múltiples víctimas, esto también puede permitir la asignación de recursos médicos a las víctimas con mayores probabilidades de supervivencia.
Nuestro objetivo es ayudar a los rescatistas de montaña a decidir cuándo iniciar, suspender o finalizar la RCP en el rescate en montaña. Hemos actualizado las recomendaciones de la Comisión Internacional de Medicina de Emergencias de Montaña (ICAR MedCom): Finalización de la Reanimación Cardiopulmonar en el Rescate en Montaña (Paal et al., 2012 ).
Metodología
El ICAR MedCom estableció un grupo de trabajo para TOR en el Congreso de la Comisión Internacional de Rescate Alpino (ICAR) de 2019. Seguimos las directrices de la extensión PRISMA-ScR (Ítems de Informe Preferidos para Revisiones Sistemáticas y Metaanálisis) (Tricco et al., 2018 ) ( Datos Suplementarios S1 ).
Se realizaron búsquedas bibliográficas en PubMed y la Biblioteca Cochrane utilizando las mismas palabras clave que en la publicación de 2012 para artículos desde el 12 de febrero de 2012 (final del período de búsqueda bibliográfica para las recomendaciones anteriores) hasta el 30 de junio de 2022. Limitamos las búsquedas a estudios en humanos, adultos y artículos en inglés. Se realizaron búsquedas manuales en las listas de referencias para obtener referencias adicionales.
Se incluyeron tres artículos publicados después del final del período de búsqueda por características especiales (Blasco Marino et al., 2023a ; Ntoumani et al., 2023 ; Pasquier et al., 2023 ).
Los términos de búsqueda (con el número de artículos encontrados en las bibliotecas PubMed y Cochrane) fueron “termination cardiopulmonary resuscitation” (605; 126), “primary cardiac arrest survival” (3117; 855), “trauma cardiac arrest survival” (1227; 103), “hypothermia cardiac arrest survival” (1387; 259), “drowning cardiac arrest survival” (92; 19), “avalanche survival” (78; 14), “lightning survival” (45; 2), “electrocution survival” (58; 1), “burns cardiac arrest survival” (69; 21), “poisoning cardiac arrest survival” (113; 16), “auto resuscitation” (96; 67) y “resuscitation ethical survival” (627; 100) ( Datos suplementarios S2 ).
Se revisaron 9102 artículos por título y 467 por resumen. Se revisaron los textos completos de 131 artículos. De ellos, 120 cumplieron los criterios de inclusión.
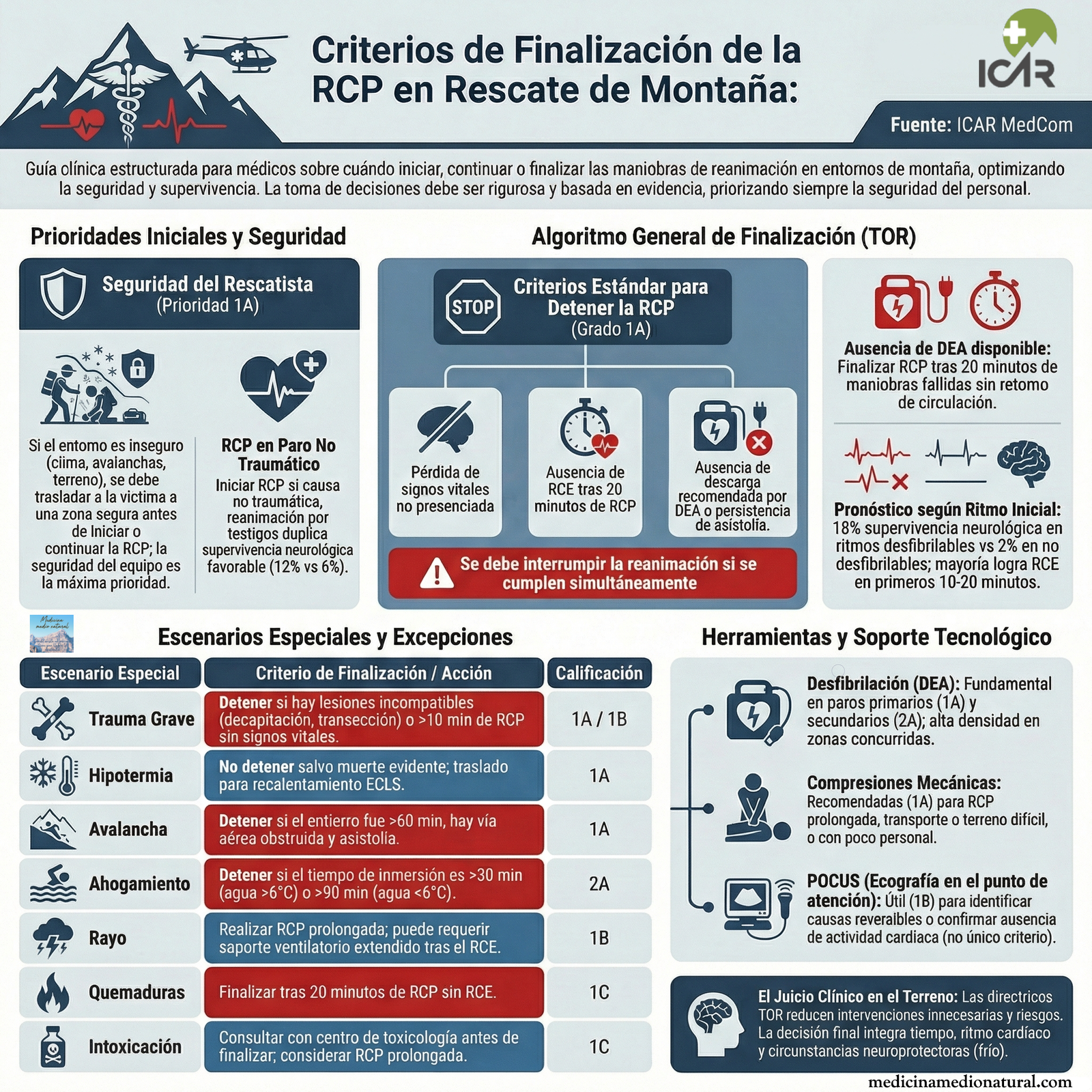
Revisamos las recomendaciones de la publicación original ( Tabla 1 ) (Paal et al., 2012 ) con base en nuestra revisión y las calificamos según las directrices del Colegio Americano de Médicos de Tórax (Guyatt et al., 2006 ) ( Tabla 2 ). Todas las citas estadísticas se refieren a artículos originales que reportan significación estadística como p < 0,05.
| Criterios para la finalización de la RCP |
|---|
| Si se cumplen todas las siguientes condiciones, finalice la RCP: 1. Pérdida no presenciada de signos vitales. 2. No hay ROSC durante 20 minutos de RCP. 3. No se recomienda en ningún momento la aplicación de un DEA o solo la presencia de asistolia en el ECG. |
| DEA, desfibrilador externo automático; RCP, reanimación cardiopulmonar; ECG, electrocardiograma; ROSC, retorno de la circulación espontánea. |
| No. | Recomendación | Calificación |
|---|---|---|
| Paro cardíaco no traumático | ||
| 1 | Iniciar la RCP en una víctima con una condición clínica que sugiera una causa no traumática de paro cardíaco. | 1A |
| Seguridad de los rescatistas | ||
| 2 | Si el entorno no es seguro, transporte a la víctima a un lugar seguro antes de comenzar la reanimación. | 1A |
| Terminación de la RCP | ||
| 3 | Interrumpa la reanimación si se cumplen todos los siguientes criterios: pérdida de constantes vitales sin testigos, ausencia de RCE durante 20 minutos de RCP, ausencia de descarga recomendada por un DEA o solo asistolia en el ECG, y ausencia de hipotermia u otras circunstancias especiales (p. ej., rayos, agentes tóxicos) que justifiquen una RCP prolongada. Si no se dispone de un DEA, finalice la RCP tras 20 minutos de RCP fallida. | 1A |
| Uso de DEA | ||
| 4 | Utilice un DEA en una víctima con un paro cardíaco primario. | 1A |
| 5 | Utilice un DEA en una víctima con paro cardíaco secundario. | 2A |
| Compresiones torácicas mecánicas | ||
| 6 | Utilice un dispositivo mecánico de compresión torácica, si está disponible, para realizar RCP prolongada, durante el transporte en un terreno difícil o si hay muy poco personal de rescate en la escena para proporcionar RCP manual de alta calidad. | 1A |
| POCUS | ||
| 7 | Utilice POCUS, si está disponible, para ayudar a determinar si se debe finalizar la reanimación. | 1B |
| Paro cardíaco traumático | ||
| 8 | Suspender la reanimación en una víctima con un trauma que no permite sobrevivir, como decapitación, pérdida de tejido cerebral, transección del tronco, incineración o traumatismo cardíaco penetrante. | 1A |
| 9 | Interrumpir la reanimación si una víctima de paro cardíaco traumático no presenta signos vitales después de 10 minutos de RCP. | 1B |
| 10 | Los directores médicos de los equipos de rescate de montaña deberían desarrollar protocolos locales para el paro cardíaco traumático, que se ajusten a las directrices urbanas para finalizar la RCP si el tiempo de transporte es >15 minutos. | 1C |
| Hipotermia | ||
| 11 | A menos que haya signos definidos de muerte, inicie la RCP en una víctima hipotérmica sin signos vitales y transpórtela a un centro con capacidad para realizar recalentamiento ECLS. | 1A |
| Ahogo | ||
| 12 | Suspender la RCP en una víctima de ahogamiento con un tiempo de inmersión >30 minutos en agua a >6 °C o >90 minutos en agua a <6 °C. | 2A |
| Avalancha | ||
| 13 | En una víctima de avalancha con una duración de enterramiento > 60 minutos, en asistolia y con una vía aérea obstruida, suspenda o finalice la RCP. | 1A |
| 14 | Proporcionar esfuerzos completos de reanimación para una víctima de avalancha con una temperatura central <30 °C con una vía aérea permeable y sin lesiones letales y transporte a un centro con capacidad para ECLS. | 1C |
| Caída de un rayo | ||
| 15 | En caso de paro cardíaco causado por un rayo, realice RCP prolongada si es necesario. El soporte ventilatorio prolongado puede ser necesario incluso después de la recuperación de la circulación espontánea. | 1B |
| Quemaduras | ||
| 16 | En una víctima con un paro cardíaco causado por una quemadura, finalice la RCP después de 20 minutos sin retorno a la circulación espontánea. | 1C |
| Envenenamiento | ||
| 17 | En caso de una víctima con un paro cardíaco debido a una sospecha de intoxicación o sobredosis, comuníquese con un centro de control de intoxicaciones antes de finalizar la RCP. | 1C |
En negrita se indican situaciones/áreas de investigación.Grado se refiere a “la calificación de la fuerza de las recomendaciones y la calidad de la evidencia en las guías clínicas” (Guyatt et al. 2006 ).ECLS, soporte vital extracorpóreo; ICAR MedCom, Comisión Internacional de Medicina de Emergencia de Montaña; POCUS, ecografía en el punto de atención.
Resultados
Paro cardíaco no traumático
Una víctima adulta en una AC no traumática (no-ACT) tiene pocas posibilidades de sobrevivir en la mayoría de las circunstancias. La supervivencia a largo plazo con un buen resultado neurológico, categoría de rendimiento cerebral (CPC) 1-2 al alta hospitalaria, puede ocurrir después de una AC presenciada si hay una cadena de supervivencia efectiva (Oberhammer et al., 2008 ; Strohle et al.,
2019 ). En una ACT no traumática, se debe iniciar la RCP (Hopson et al., 2003 ; Olasveengen et al., 2021 ). Los reanimadores legos pueden ser los primeros en llegar al lugar y pueden iniciar la RCP.
Los datos retrospectivos sobre la reanimación realizada por legos incluyen un estudio alemán de 40.640 pacientes en AC. En 14.245 casos, la reanimación fue realizada por reanimadores legos.
Los predictores de resultados favorables cuando la reanimación fue realizada por reanimadores legos incluyen el ritmo desfibrilable a la llegada del SEM (33 % frente al 19 %) y el retorno de la circulación espontánea (RCE) en el lugar del accidente (48 % frente al 41 %) (Gässler et al., 2020 ).
Los resultados generales con CPC 1-2 al alta también fueron significativamente mayores (12 %) con reanimación lega, en comparación con el 6 % sin reanimación lega.
Resumen
La supervivencia en zonas remotas sin TCA es menor que en las zonas urbanas, pero aumenta si los transeúntes intentan reanimarlo.
Recomendación
Iniciar RCP en una víctima con una condición clínica que sugiera una causa no traumática de PC (1A).
Seguridad de los rescatistas
Los peligros ambientales, como las inclemencias del tiempo, el terreno escarpado, las avalanchas y la caída de seracs, son comunes en el rescate en montaña (Lunde y Tellefsen, 2019 ).
La seguridad de los rescatistas es la máxima prioridad. El tiempo transcurrido hasta el inicio de la RCP de alta calidad predice la supervivencia, pero puede ser necesario retrasar el inicio de la RCP para extricar o transportar a una víctima si existe un riesgo inaceptable para los rescatistas (Boyd et al., 2010 ; Morrison et al., 2010 ).
Resumen
La seguridad del rescatador es lo primero.
Recomendación
Si el entorno no es seguro, transporte a la víctima a un lugar seguro antes de comenzar la reanimación (1A).
Finalizar la reanimación cardiovascular
En el rescate en montaña, el personal no médico puede tener que tomar decisiones difíciles para finalizar la RCP. Las pautas de rescate deben ser fáciles de seguir y requieren experiencia limitada. Estudios han investigado la validez de las pautas de TOR, principalmente en áreas urbanas (Chiang et al., 2015 ; Diskin et al., 2014 ; Drennan et al ., 2017 ; Fukuda et al., 2014; Goto et al., 2019 ; Grunau et al. , 2017 ; Grunau et al., 2016 ; Kashiura et al., 2016 ; Morrison, 2019 ; Reynolds et al., 2016 ; Wah et al., 2017 ; Yates et al., 2018 ). Existe un amplio respaldo para los criterios básicos de TOR ( Tabla 1 ) (Morrison, 2019 ; Paal et al., 2012 ).
En un estudio de 11.368 pacientes con paro cardíaco extrahospitalario (OHCA), 905 (8%) sobrevivieron con buenos resultados neurológicos (Escala de Rankin modificada 0-3) (Reynolds et al., 2016 ).
En el grupo con buenos resultados neurológicos, el 82% (739/905) tuvo un paro cardíaco presenciado, el ROSC se produjo después de un tiempo medio de RCP de 8 minutos (rango intercuartil 4-13), el 5% (45/905) estaban en asistolia y el 4% (34/905) no recibió una descarga recomendada por un desfibrilador externo automático (AED). Por el contrario, en los pacientes que no lograron el ROSC (7.345/11.368), el tiempo medio de RCP fue de 23 minutos (rango intercuartil 17-30), el 57% (4.190/7.345) estaban en asistolia y el 9% no recibió una descarga recomendada por un AED.
Un estudio panasiático de 39.330 pacientes con PCEH que investigó el valor predictivo del ritmo cardíaco inicial y la duración de la RCP encontró que el 18% (938 de 5.356) de los pacientes con ritmos iniciales desfibrilables sobrevivieron con buenos resultados neurológicos (CPC 1-2).
El porcentaje disminuyó al 2% (517 de 33.974) en el grupo con ritmos iniciales no desfibrilables. La mayoría de los sobrevivientes con buenos resultados neurológicos tuvieron su primer intento de desfibrilación dentro de los 20 minutos de la llegada del SEM.
En un análisis multivariado, la razón de probabilidades (OR) para un buen resultado neurológico mejoró con la CA presenciada 1,8 (intervalo de confianza [IC] 1,7-1,8) y con el ritmo inicial desfibrilable 3,5 (IC 2,9-4,2). En el subgrupo con un ritmo inicial no desfibrilable, la OR para un buen resultado neurológico mejoró con AC presenciada a 1,9 (IC 1,8-2,0) y con conversión a un ritmo desfibrilable a 2,2 (IC 2,0-2,5) (Wah et al., 2017 ).
Un estudio sobre la duración mínima de la reanimación incluyó a 1617 pacientes con OHCA, de los cuales 797 lograron el retorno de la circulación espontánea (RCE). Un menor tiempo hasta el retorno de la circulación espontánea desde el inicio de la RCP por un reanimador profesional se asoció de forma independiente con una mayor supervivencia.
La razón de probabilidades ajustada (ORa) para la supervivencia disminuyó en 0,92 (IC del 95 %: 0,90-0,94) por cada minuto adicional de RCP. Los resultados neurológicos favorables disminuyeron en una OR de 0,91 (IC del 95 %: 0,89-0,94) por cada minuto adicional de RCP.
La duración más larga de la RCP para todos los supervivientes fue de 29,8 minutos, pero de 18,4 minutos para los supervivientes con buenos resultados neurológicos (CPC 1-2). Los pacientes con ritmos iniciales desfibrilables tuvieron mayor probabilidad de tener resultados neurológicos favorables que los pacientes con ritmos no desfibrilables, 36 % (130/360) frente a 3 % (36/1253).
En el análisis de regresión logística de los sobrevivientes, los resultados neurológicos favorables se asociaron con AC presenciada (ORa 1,9; IC del 95 % 1,1-3,4), AC presenciada por EMS (ORa 3,2; IC del 95 % 1,6-6,4) y ritmo desfibrilable inicial (ORa 7,5; IC del 95 % 4,6-12,3).
El resultado neurológico favorable se correlacionó inversamente con el tiempo hasta el ROSC inicial (ORa 0,91; IC del 95 % 0,89-0,94), la edad (ORa 0,95; IC del 95 % 0,94-0,97) y el tiempo desde el despacho hasta la llegada de EMS (ORa 0,92; IC del 95 % 0,85-0,99) (Grunau et al., 2016 ).
La probabilidad de supervivencia se redujo por debajo del 1% a los 48 minutos en el grupo con ritmos desfibrilables y a los 15 minutos en el grupo con ritmos no desfibrilables. La mediana de tiempo hasta la TOR fue de 36 minutos en el grupo desfibrilable y de 26 minutos en el grupo no desfibrilable.
En un estudio observacional retrospectivo de la falta de consecución de la recuperación de la circulación espontánea (ROSC) como único criterio para la finalización de la RCP, 21.387 de 36.543 pacientes con PCEH fueron trasladados al hospital (Drennan et al., 2017 ).
De los 9.467 pacientes transportados que no habían alcanzado la ROSC antes del transporte, solo 186 sobrevivieron. En el grupo de supervivientes, los ritmos iniciales más comunes fueron la fibrilación ventricular (FV) y la taquicardia ventricular sin pulso (63 % en supervivientes frente al 25 % en no supervivientes).
La asistolia fue menos común (12 % en supervivientes frente al 38 % en no supervivientes). Los autores concluyeron que la TOR no debe basarse únicamente en la falta de consecución de la ROSC. En el rescate en montaña, circunstancias especiales, como la hipotermia accidental o las lesiones por rayos, pueden justificar esfuerzos de reanimación prolongados (Lott et al., 2021 ).
Resumen
Los mejores resultados se obtienen con paradas presenciales, ritmos iniciales desfibrilables, primer intento de desfibrilación en los primeros 20 minutos y retorno de la circulación espontánea (RCE) en los primeros 10 minutos. Los resultados son peores con ritmos iniciales no desfibrilables, sobre todo si se mantienen durante la parada, y RCP prolongada.
Recomendación
Interrumpa la reanimación si se cumplen todos los siguientes criterios: pérdida de constantes vitales sin testigos, ausencia de RCE durante 20 minutos de RCP, ausencia de descarga recomendada por un desfibrilador externo automático (DEA) o solo asistolia en el electrocardiograma (ECG), y ausencia de hipotermia u otras circunstancias especiales (p. ej., rayos, agentes tóxicos) que justifiquen una RCP prolongada. Si no se dispone de un DEA, finalice la RCP tras 20 minutos de RCP fallida (1A).
Uso de DEA Desfibrilador externo semiautomático
El Comité Internacional de Enlace sobre Reanimación (ILCOR) recomienda la implementación y el uso de DEA de acceso público (DPA) en rescates de montaña (Brooks et al., 2022 ). Tres estudios relacionados con rescates de montaña respaldan su uso (Mair et al., 2019 ; Strohle et al., 2019 ; Strohle et al., 2014 ).
Cuatro estudios de Japón informaron OR aumentados para buenos resultados neurológicos (CPC 1-2) en pacientes que recibieron descargas por PAD. En un estudio de 562 pacientes con OHCA de presunta etiología cardíaca, aOR para buena supervivencia neurológica (CPC 1-2) con PAD en comparación con ninguna PAD fue 11 (IC del 95%: 1,4-88,4) (Shibahashi et al., 2021 ).
En un estudio de 28.019 pacientes, con OHCA desfibrilable presenciado y RCP por testigos, aOR para supervivencia con PAD versus sin PAD 1,3 (IC del 95%: 1,1-1,5), y supervivencia con buen resultado neurológico fue 1,5 (IC del 95%: 1,2-1,7) con el uso de PAD en comparación con sin PAD (Nakashima et al., 2019 ).
En un estudio de 20 970 eventos de OHCA presenciados de presunto origen médico que ocurrieron en lugares públicos entre 2013 y 2015, el ORa para la supervivencia con EAP en comparación con sin EAP fue de 2,3 (IC del 95 %, 2,0-2,7) (Kobayashi et al., 2020 ).
En un estudio de 1743 eventos de CA confirmados de presunto origen médico antes de la llegada de los servicios médicos de emergencia (SME) en lugares públicos, se utilizaron DEA en 336 de 1743 casos. El ORa para una supervivencia de 1 mes con CPC 1-2 con uso de DEA en comparación con sin DEA fue de 2,5 (IC del 95 %: 1,3-4,7) (Kishimori et al., 2020 ).
ICAR MedCom recomienda DEA para equipos de rescate de montaña y una alta concentración de DEA en áreas de esquí populares, refugios y restaurantes de montaña concurridos, en eventos de participación masiva y en lugares remotos con alta afluencia de visitantes sin cobertura médica (Elsensohn et al., 2006 ).
Resumen
Los DEA y los DAP aumentan las posibilidades de supervivencia en víctimas con AC primaria.
Recomendación
Utilizar un DEA en una víctima con una AC primaria (1A). Utilizar un DEA en una víctima con una AC secundaria (2A).
Compresiones torácicas mecánicas
Para las víctimas en CA, la RCP de alta calidad es fundamental para obtener buenos resultados neurológicos. Durante una RCP prolongada o rescates técnicamente exigentes, puede ser difícil lograr una RCP de alta calidad (Olasveengen et al., 2021 ). Las compresiones torácicas manuales de alta calidad son extenuantes, lo que lleva al agotamiento y reduce la calidad de las compresiones torácicas (Egger et al., 2020 ; Rottenberg, 2014 ; Vogele et al., 2021 ; Wang et al., 2014 ).
Las operaciones de rescate en montaña a menudo tienen recursos limitados y largos tiempos de transporte. Puede requerir un alto nivel de esfuerzo físico para llegar a la víctima. En un estudio experimental que involucró a 20 rescatistas de montaña experimentados, la calidad de las compresiones torácicas al inicio y después de un ascenso rápido a un refugio de montaña, la profundidad media de las compresiones torácicas disminuyó en 1 cm (IC del 95%: 0,5-1,3).
El porcentaje de compresiones de al menos 5 cm de profundidad disminuyó del 72% al 17% (Egger et al., 2020 ).
Las directrices del Consejo Europeo de Reanimación (ERC) de 2021 (Lott et al., 2021 ; Soar et al.,
2021 ) desaconsejan el uso rutinario de la compresión torácica mecánica, pero reconocen que puede ser beneficiosa en situaciones de transporte difíciles, como el rescate en helicóptero o ambulancia, especialmente si se requiere una RCP prolongada, y en rescates terrestres cuando hay muy poco personal en el lugar para mantener una RCP de alta calidad (Lott et al., 2021 ; Soar et al., 2021 ). Los equipos deben recibir formación en su uso seguro y minimizar los tiempos de intervención.
Tres revisiones sistemáticas no encontraron aumento en el ROSC con la compresión torácica mecánica. Una revisión sistemática y un metaanálisis analizaron 5 ensayos aleatorios y ensayos aleatorios por conglomerados con LUCAS, LUCAS-2 y AutoPulse, que incluyeron un total de 12.206 pacientes. El OR para el ROSC con compresión torácica mecánica en comparación con la RCP de alta calidad sin compresión torácica mecánica fue de 1 (IC del 95 %: 0,85-1,10) (Gates et al., 2015 ).
Otro metaanálisis sobre los efectos de reanimación de los dispositivos de compresión torácica mecánica incluyó 12 estudios, 6 ensayos controlados aleatorios (ECA) y 6 estudios de cohorte, con un total de 98.826 pacientes, 23.871 en el grupo de compresión torácica mecánica y 74.955 en el grupo de compresión torácica manual.
El metaanálisis mostró que el OR para el ROSC tanto para los estudios de cohorte como para los ECA fue de 1,1 (IC del 95 %: 0,9-1,4). No se observaron diferencias significativas al dividir el grupo de compresión torácica mecánica en los subgrupos LUCAS/LUCAS-2 y AutoPulse (Zhu et al., 2019 ).
En una tercera revisión sistemática y metanálisis que analizó 4 ECA y 2 ensayos no ECA con un total de 8501 pacientes, comparando el método LUCAS con las compresiones manuales, el OR fue de 1 (0,9-1,1) (Liu et al., 2019 ). Una revisión Cochrane (Wang y Brooks, 2018 ) halló que la heterogeneidad clínica y estadística era demasiado grande para un análisis de efectos agrupados.
Una preocupación con las compresiones torácicas mecánicas es el potencial riesgo mayor de lesiones relacionadas con la reanimación en comparación con las compresiones torácicas manuales.
Una revisión sistemática y un metaanálisis de lesiones relacionadas con la reanimación que compararon las compresiones torácicas mecánicas con dispositivos LUCAS y AutoPulse con la RCP manual incluyeron 11 ensayos, 10 estudios de cohorte y un ECA con un total de 2818 pacientes. El número total de lesiones inducidas por compresión aumentó con las compresiones mecánicas (ORa: 1,3; IC del 95 %: 1,2-1,4) en comparación con las compresiones manuales, pero no se observaron diferencias significativas entre ambos grupos en las tasas de lesiones potencialmente mortales (Gao et al., 2021 ).
Resumen
Las compresiones torácicas mecánicas y manuales son igualmente eficaces para la supervivencia y para que las víctimas logren la recuperación de la circulación espontánea (RCS). Las compresiones torácicas mecánicas aumentan el riesgo de lesiones relacionadas con la reanimación, pero no reducen la tasa de supervivencia en las víctimas de PC.
Recomendación
Utilice un dispositivo mecánico de compresión torácica, si está disponible, para realizar RCP prolongada, durante el transporte en terrenos difíciles o si hay muy poco personal de rescate en la escena para proporcionar RCP manual de alta calidad (1A).
Ultrasonido en el punto de atención
La ecografía en el punto de atención (POCUS), incluida la ecocardiografía transtorácica (ETT), puede ser útil para predecir los resultados a corto y largo plazo tras la RCP. Los ensayos han sido pequeños y heterogéneos.
La POCUS puede utilizarse para evaluar causas reversibles e irreversibles de PC en tiempo real. Una desventaja importante es su larga curva de aprendizaje (Reynolds et al., 2022 ; Soar et al., 2021 ). Una revisión sistemática de 15 estudios con 1695 pacientes indicó que la ausencia de movimiento cardíaco espontáneo predice una baja supervivencia (Tsou et al., 2017 ).
Una revisión sistemática de estudios sobre TCA incluyó ocho estudios que evaluaron la ausencia de contracciones cardíacas con ecografía a nivel de la columna (POCUS) como predictor negativo de la recuperación de la circulación espontánea (ROSC) y la supervivencia al alta hospitalaria (Lalande et al., 2021 ). En cinco estudios ( n = 82), 57 pacientes se presentaron sin actividad cardíaca.
Todos menos uno fallecieron. El paciente sin actividad cardíaca que logró la ROSC no sobrevivió al ingreso hospitalario. Siete estudios informaron la supervivencia al alta hospitalaria en un total de 478 casos. De los 369 pacientes sin actividad cardíaca, ninguno sobrevivió.
Un pequeño estudio que evaluó el uso de ecografía en el punto de atención (POCUS) en 56 pacientes de un servicio médico de emergencias con helicóptero (HEMS) neerlandés concluyó que la ETT durante la RCP es viable en rescates con helicóptero (Ketelaars et al., 2018 ). Otro estudio evaluó la supervivencia de 201 pacientes con TCA en una operación militar.
Los autores concluyeron que los pacientes con actividad cardíaca organizada, pero sin pulsos, requieren un control hemorrágico intensivo (Barnard et al., 2018 ).El ERC recomienda no usar hallazgos únicos como un ventrículo derecho dilatado o baja contractilidad miocárdica como base para finalizar la RCP (Soar et al., 2021 ).
Una revisión sistemática de 17 artículos que estudian la precisión diagnóstica de POCUS para determinar la causa de PC encontró que la calidad general de la evidencia fue baja para todos los resultados debido al riesgo de sesgo, inconsistencia e imprecisión.
El ERC concluyó que POCUS tendía a ser más específico que sensible al evaluar lesiones agudas y enfermedades críticas y podría usarse como un complemento diagnóstico en la detección de causas reversibles o sospechosas de PC (Reynolds et al., 2022 ). La actividad cardíaca puede no ser visible con POCUS en víctimas con signos vitales débiles (Ellis y Welch, 2016 ). POCUS no debe ser el único método para diagnosticar posibles causas de PC.
Resumen
La ecografía POCUS se puede utilizar en CA para buscar contracciones cardíacas y como complemento diagnóstico para evaluar posibles causas reversibles.
Recomendación
Utilice POCUS, si está disponible, para ayudar a determinar si se debe finalizar la reanimación (1B).
Paro cardíaco traumático
El paro cardíaco traumático (PCT) presenta una alta tasa de mortalidad, aunque se han reportado buenos resultados neurológicos en los sobrevivientes (Zwingmann et al., 2012 ). Una revisión sistemática y un metaanálisis que investigaron los factores asociados con la supervivencia en el PCT encontraron evidencia de baja certeza de que el movimiento cardíaco en la ecografía (OR no ajustado [ORu] 16; IC del 95%: 4,5-54), el ritmo desfibrilable (ORu 2; IC del 95%: 1,6-2,8) y el PC presenciado (ORu 1,6; IC del 95%: 1,4-2,0) se asociaran con la recuperación de la circulación espontánea (RCE).
El movimiento cardíaco en la ecografía (uOR 34; IC del 95 % 1,9-613), el ritmo desfibrilable inicial (uOR 7,3; IC del 95 % 5,1-10,4) y la AC presenciada (uOR 1,8; IC del 95 % 1,2-2,6) también se asociaron con la supervivencia hasta el alta hospitalaria o la supervivencia hasta los 30 días posteriores a la ACT (Tran et al., 2020 ).
Un estudio del Banco Nacional de Datos de Trauma de EE. UU. de 24.191 pacientes de urgencias con traumatismo torácico y sin signos vitales reveló que 812 pacientes no fueron declarados fallecidos al llegar; 246 sobrevivieron.
La probabilidad de supervivencia fue ligeramente mayor en los traumatismos penetrantes (133/310) que en los traumatismos cerrados (113/502). El traumatismo penetrante fue un factor independiente asociado a la supervivencia (OR 2,1, p < 0,01).
El tiempo medio de traslado fue menor en los supervivientes que en los fallecidos (63 minutos frente a 105 minutos), pero un tiempo de traslado más corto no se asoció de forma independiente a la supervivencia (OR 1,0, p = 0,11) (Khalifa et al., 2021 ).
Un estudio australiano comparó retrospectivamente los efectos de un nuevo protocolo de reanimación de trauma para paramédicos con controles históricos. Antes de la introducción del protocolo, todos los casos de PC se trataban con compresiones torácicas, desfibrilación, inserción de una mascarilla laríngea y administración de epinefrina.
Durante el período del estudio, el protocolo exigía la corrección de las causas reversibles de PCT mediante toracostomías bilaterales, ecografía cardíaca y administración de hemoderivados. No se observó un aumento significativo en la recuperación de la circulación espontánea (ORa: 0,6; IC del 95 %: 0,4-1) ni en la supervivencia al alta hospitalaria (ORa: 1,3; IC del 95 %: 0,5-3,2) (Alqudah et al., 2021 ).
Existen pocos estudios publicados sobre TCA en rescates de montaña. Un mayor tiempo de transporte puede reducir la supervivencia (Sumann et al., 2020 ; Sumann et al., 2009 ). Es razonable suspender la RCP en una víctima de traumatismo grave sin signos vitales después de más de 10 minutos de RCP (Byrne et al., 2015 ; Lott et al., 2021 ; Sherren et al., 2013 ).
Si se dispone de ecografía en el punto de atención (POCUS), la ausencia de actividad cardíaca espontánea o flujo sanguíneo carotídeo después de tratar las causas reversibles puede reforzar esta decisión (Blasco Marino et al., 2023b; Soar et al., 2021 ).
Los directores médicos de los equipos de rescate de montaña deberían considerar la creación de protocolos locales para la RCP en TCA. La declaración conjunta de la Asociación Nacional de Médicos de Servicios Médicos de Emergencia (EMS) y el Comité de Trauma del Colegio Americano de Cirujanos (NAEMSP-ACSCOT) (Millin et al., 2013 ) y las directrices del ERC (Lott et al., 2021 ) sugieren finalizar la RCP si el tiempo de traslado supera los 15 minutos.
Resumen
En la CA causada por hemorragia, la supervivencia no es posible si el tiempo de transporte hasta la atención definitiva es >15 minutos.
Recomendación
Suspender la reanimación en una víctima con un trauma que no permite sobrevivir, como decapitación, pérdida de tejido cerebral, transección del tronco, incineración o traumatismo cardíaco penetrante (1A).
Interrumpir la reanimación si una víctima de TCA no presenta signos vitales después de 10 minutos de RCP (1B).
Los directores médicos de los equipos de rescate de montaña deben desarrollar protocolos locales para la RCP, que coincidan con las directrices urbanas para finalizar la RCP si el tiempo de transporte es >15 minutos (1C).
Hipotermia
La hipotermia accidental es una caída involuntaria de la temperatura corporal central a <35 °C. En rescates en montaña, la hipotermia primaria suele estar causada por condiciones de frío, humedad y viento.
La hipotermia secundaria se debe a una afección médica subyacente o un traumatismo. Factores como la edad joven o avanzada, el agotamiento, la intoxicación y la inmovilización pueden contribuir a la hipotermia secundaria (Paal et al., 2022 ). La hipotermia puede causar PC a una temperatura corporal central <30 °C (Frei et al., 2019 ).
La PC hipotérmica puede ocurrir en personas mayores o enfermas a temperaturas de hasta 32 °C (opinión de expertos).
La hipotermia es una causa reversible de PC. Un estudio de 206 pacientes con PC hipotérmica presenciada reveló que solo 5 tenían una temperatura central >28 °C (Frei et al., 2019 ). La disminución de la temperatura central es neuroprotectora debido a la reducción del metabolismo cerebral (McCullough et al., 1999 ).
Incluso los pacientes con PC hipotérmica que presentan asistolia tienen probabilidades razonables de supervivencia con buenos resultados neurológicos (Podsiadlo et al., 2021 ).
El recalentamiento con soporte vital extracorpóreo (ECLS) es el método más eficaz para recalentar a las víctimas en CA hipotérmica. La puntuación HOPE (Predicción de resultados de hipotermia después de ECLS) ( www.hypothermiascore.org ) puede ayudar a estimar la probabilidad de supervivencia con el recalentamiento con ECLS de una víctima en CA hipotérmica.
Un estudio del Registro Internacional de Hipotermia encontró que la circulación preservada, la CA presenciada y el retorno de la circulación espontánea (ROSC) antes del recalentamiento se asocian con una mayor supervivencia (Walpoth et al., 2021 ). Siempre que sea posible, una víctima en CA hipotérmica debe ser trasladada a un hospital con capacidad para recalentar con ECLS (Lott et al., 2021 ; Swol et al., 2022 ).
Con base en estudios de casos y cirugía hipotérmica inducida de bajo flujo o sin flujo neuroprotector, se ha sugerido la RCP retardada e intermitente si no se puede mantener una RCP de alta calidad o si el transporte no es posible con RCP continua (Gordon et al., 2015 ; Lott et al., 2021 ).
Resumen
A menos que la seguridad del reanimador esté en riesgo, la RCP no debe interrumpirse en el lugar de los hechos en caso de una PC hipotérmica. Si no se dispone de un dispositivo mecánico de RCP para continuar las compresiones torácicas durante el traslado, la RCP puede ser intermitente.
Recomendación
A menos que haya signos definidos de muerte, inicie RCP en una víctima hipotérmica sin signos vitales y transpórtela a un centro capaz de realizar recalentamiento ECLS (1A).
Ahogamiento
El rescate inmediato es fundamental en caso de ahogamiento, ya que la probabilidad de un buen resultado disminuye con una inmersión más prolongada. Es más probable que se produzcan lesiones hipóxicas tras una inmersión más prolongada (cabeza bajo el agua). Una revisión exploratoria de ILCOR concluyó que la reanimación en el agua o en una embarcación es factible para los especialistas (Bierens et al., 2021 ).
El ahogamiento por PC es causado por hipoxia; la reanimación inicial debe incluir respiración artificial y el uso de oxígeno, si está disponible. La RCP con respiraciones artificiales realizada por un transeúnte es útil y debe continuarse hasta que se aplique un DEA. La oxigenación por membrana extracorpórea (ECMO) es potencialmente eficaz para las víctimas en PC o con problemas respiratorios graves tras un ahogamiento (Bierens et al., 2021 ).
Solo un estudio de reanimación en el agua, con datos de la vida real, cumplió los criterios de inclusión (Szpilman y Soares, 2004 ). La ventilación mientras la víctima todavía estaba en el agua mejoró la supervivencia con buenos resultados neurológicos (Szpilman y Soares, 2004 ).
Basándose en estudios con maniquíes, los autores de la revisión exploratoria concluyeron que la ventilación es difícil de realizar en aguas profundas, requiriendo al menos dos rescatistas o un dispositivo de flotación (Lungwitz et al., 2015 ; Perkins, 2005 ; Winkler et al., 2013 ).
Los dispositivos complementarios, como las vías respiratorias supraglóticas, pueden ayudar a mejorar la calidad de la ventilación (Winkler et al., 2013 ).Los efectos de la temperatura del agua en la supervivencia son un área de investigación en curso. En rescates de montaña, la mayoría de las víctimas se ahogan en aguas más frías que la temperatura termoneutral humana (∼34 °C en adultos delgados), la temperatura a la cual el cuerpo humano no gana ni pierde calor en reposo (Ntoumani et al., 2023 ).
Estas víctimas pueden ser hipotérmicas. Un estudio encontró que la supervivencia es extremadamente improbable después de la inmersión durante >30 minutos en agua >6 °C o la inmersión durante >90 minutos en agua <6 °C (Tipton y Golden, 2011 ).
Un estudio retrospectivo de 1094 víctimas de ahogamiento en aguas abiertas no encontró que las temperaturas del agua <6 °C estuvieran asociadas con mejores resultados (Quan et al., 2014 ).
Un estudio multicéntrico retrospectivo de 270 pacientes inscritos consecutivamente ingresados en una unidad de cuidados intensivos (UCI) en el oeste de Francia no estudió las temperaturas del agua, pero encontró peores resultados de las víctimas de ahogamiento durante los meses fríos (Reizine et al., 2021 ).
Las posibilidades de supervivencia son bajas en inmersiones de más de 30 minutos (Kieboom et al., 2015 ; Quan et al., 2014 ; Tipton y Golden, 2011 ). Aunque un estudio de ahogamiento (Kieboom et al., 2015 ) no encontró efectos positivos de los esfuerzos de reanimación prolongados, una serie de casos de 14 personas que no se ahogaron pero que se sumergieron en agua a 2 °C encontró buenos resultados neurológicos en 7 víctimas con hipotermia grave en AC con asistolia, actividad eléctrica sin pulso (AESP) o FV como primer ritmo cardíaco (Wanscher et al., 2012 ). Pocos equipos de rescate de montaña pueden medir la temperatura del agua.
Cuando la inmersión se produce antes de la inmersión total, puede producirse un enfriamiento neuroprotector del cerebro. El recalentamiento con ECLS puede aumentar las probabilidades de supervivencia incluso después de inmersiones prolongadas y RCP prolongada.
Las tasas de disminución de la temperatura central varían considerablemente entre las víctimas de ahogamiento. La AC hipotérmica antes de la inmersión aumenta la probabilidad de supervivencia (Wanscher et al., 2012 ).
Una revisión exploratoria de ILCOR, con 7 estudios observacionales que incluyeron 1846 pacientes en CA después de ahogamiento, encontró que los ritmos desfibrilables no estaban asociados con una mayor supervivencia (Bierens et al., 2021 ). Un estudio francés encontró que las víctimas de ahogamiento en CA tuvieron una mortalidad a los 28 días más alta en comparación con las víctimas de ahogamiento que no estaban en CA (cociente de riesgos ajustado 12; IC del 95% 2,5-52) (Reizine et al., 2021 ).
Un estudio chino de 142 víctimas de ahogamiento informó 118 con buenos resultados neurológicos (CPC 1-2) y 24 con malos resultados neurológicos (CPC >2). CA se asoció con peores resultados ( p < 0,001): De los 118 pacientes con buenos resultados neurológicos, 28 estaban en CA, mientras que 17 de los 24 con malos resultados neurológicos estaban en CA (Zhou et al., 2022 ).
Cuando la inmersión puede haber ocurrido antes de la sumersión con enfriamiento significativo, o cuando una víctima quedó atrapada en un automóvil o bote con una posible bolsa de aire, el ECLS está indicado para el recalentamiento y la reanimación (Bierens et al., 2021 ; Lott et al., 2021 ; Modell et al., 2004 ).
En víctimas de ahogamiento con CA, la puntuación HOPE puede guiar la decisión de iniciar o no el recalentamiento del ECLS en el hospital (Kosinski et al., 2021 ; Perkins, 2005 ). En víctimas de ahogamiento, la presencia de espuma se asocia con malos resultados porque la espuma hace que la oxigenación a través de los pulmones sea casi imposible (Armstrong y Erskine, 2018 ; Farrugia y Ludes, 2011 ; Reijnen et al., 2017 ).
Resumen
Las posibilidades de supervivencia son escasas independientemente de la temperatura del agua con una inmersión de más de 30 minutos.
Recomendación
Suspender la RCP en una víctima de ahogamiento con un tiempo de inmersión >30 minutos en agua a >6 °C o >90 minutos en agua a <6 °C (2A).
Avalanchas
Las avalanchas son comunes en muchas zonas montañosas. La mayoría de las muertes en el mundo en desarrollo se producen en asentamientos y carreteras (Oshiro et al., 2022 ). En Europa y Norteamérica, las avalanchas tienen más probabilidades de afectar a personas que realizan actividades al aire libre.
Entre 1983 y 2015, se produjeron 5123 muertes por avalanchas en Europa y Norteamérica (Van Tilburg et al., 2017 ). En promedio, se producen 130 muertes por avalanchas al año en Europa, 24 en Estados Unidos y 12 en Canadá (Van Tilburg et al., 2017 ). La asfixia representa aproximadamente dos tercios de las muertes (Falk et al., 1994 ; Haegeli et al., 2011 ; Sheets et al., 2018 ).
La presencia de una vía aérea permeable y una bolsa de aire (un espacio delante de la vía aérea) aumenta la probabilidad de supervivencia (Falk et al., 1994 ; Paal et al., 2013 ; Procter et al., 2016 ).
En un estudio de víctimas de avalanchas enterradas y extraídas después de 36 minutos en Suiza y Canadá, solo 4/101 sobrevivieron en Canadá y 75/461 en Suiza (Haegeli et al., 2011 ). Una revisión sistemática encontró 4 estudios que examinaron los patrones de supervivencia.
El riesgo de asfixia comienza inmediatamente después del entierro crítico (cabeza y pecho cubiertos de nieve) (Pasquier et al., 2023 ). Si la vía aérea está completamente obstruida, la probabilidad de supervivencia disminuye en minutos (Procter et al., 2016 ).
No hubo sobrevivientes cuando la vía aérea estaba obstruida y el enterramiento excedió los 35 minutos (Boyd et al., 2010 ). Si la vía aérea no está obstruida, la supervivencia depende del tamaño de la bolsa de aire y de la calidad de la nieve, lo que afecta la difusión de oxígeno y dióxido de carbono dentro y fuera de la bolsa de aire (Paal et al., 2013 ; Procter et al., 2016 ; Strapazzon et al., 2017 ).
Los tiempos de entierro más largos aumentan la probabilidad de hipotermia. Las personas delgadas que están ligeramente vestidas y mojadas por el sudor se enfrían más rápido (Mittermair et al., 2021 ). En estudios experimentales, los esquiadores alpinos vestidos con abrigo se enfriaron a una velocidad de 0,8 °C ± 0,9 °C/h (McIntosh et al., 2015 ).
Un estudio similar mostró un enfriamiento más rápido en sujetos hipercápnicos (1,3 °C/h) que en sujetos normocápnicos (1,0 °C/h) (Grissom et al., 2008 ). La hipercapnia se produce al volver a respirar el dióxido de carbono exhalado en una bolsa de aire cerrada, lo que aumenta el trabajo respiratorio y causa vasodilatación de las arterias periféricas, acelerando el enfriamiento (Roubik et al., 2015 ; Strapazzon et al., 2017 ).
En la mayoría de las víctimas enterradas, las velocidades de enfriamiento no son suficientes para causar CA hipotérmica antes de que se produzca la asfixia. En las víctimas de avalanchas gravemente enterradas, la CA suele ser el resultado de asfixia.
Un estudio encontró cinco casos con tasas de enfriamiento de 6 a 9,4 °C/h (Mittermair et al., 2021 ). Dado que se desconocen las tasas de enfriamiento, las víctimas de avalanchas deben ser tratadas con cuidado para prevenir la avalancha, incluso en enterramientos de menos de 60 minutos (Mittermair et al., 2021 ).
Las víctimas de avalanchas enterradas críticamente en CA rara vez se recuperan completamente del sistema neurológico, incluso después de la reanimación con ECLS (Metrailler-Mermoud et al., 2019 ). Una revisión sistemática de 39 víctimas de avalanchas con CA hipotérmica no presenciada tratadas con recalentamiento con ECLS no encontró sobrevivientes (Podsiadlo et al., 2021 ).
Sin embargo, se ha informado de una buena supervivencia neurológica en víctimas que recibieron RCP después de entierros cortos (Moroder et al., 2015 ), porque la CA relacionada con la asfixia o el colapso por rescate de la hipotermia se trataron de manera efectiva (Boue et al., 2014 ).
Se informó de una recuperación exitosa con un buen resultado neurológico con recalentamiento con ECLS retardado después de un tiempo de entierro de 100 minutos con una temperatura epitimpánica de 22 °C (Oberhammer et al., 2008 ).
Un estudio retrospectivo de 140 víctimas de avalanchas enterradas durante más de 60 minutos encontró una tasa de supervivencia del 19% (27/140) (Eidenbenz et al., 2021 ). La permeabilidad de las vías respiratorias se informó en solo 36/140 casos (26%).
La presencia o ausencia de una bolsa de aire se informó en solo 65/140 casos (46%). Una vía aérea permeable con una bolsa de aire se asoció con una mayor supervivencia. Los no sobrevivientes estaban en CA. Entre los no sobrevivientes, solo 21/113 (19%) fueron transportados a un hospital con capacidad para ECLS.
Se desconoce el número de pacientes que podrían haberse beneficiado del recalentamiento de ECLS (Eidenbenz et al., 2021 ). Los autores concluyeron que las víctimas de avalanchas con tiempos de enterramiento >60 minutos con una vía aérea permeable y sin lesiones letales deben recibir medidas de reanimación completas.
Las víctimas de avalanchas en California deben ser transferidas a hospitales con capacidad para ECLS. La predicción intrahospitalaria del recalentamiento exitoso para víctimas hipotérmicas con California puede basarse en la puntuación HOPE (Pasquier et al., 2019 ).
Si esto no es posible, la reanimación solo debe intentarse para víctimas con temperaturas centrales ≤30 °C y potasio sérico ≤7 mmol/l (Brugger et al., 2019 ; Falk et al., 2020 ; Lott et al., 2021 ). En simulaciones de Monte Carlo de entierros con múltiples víctimas y un número limitado de rescatistas, proporcionar RCP durante 6 minutos en lugar de al menos 20 minutos permitió la extricación más temprana de las víctimas que aún estaban enterradas y en riesgo de asfixia (Genswein et al., 2022 ).
Resumen
Las claves para la supervivencia son la permeabilidad de las vías respiratorias y una bolsa de aire. En las víctimas de avalanchas, la apoplejía suele ser causada por asfixia. Un enterramiento más prolongado aumenta la probabilidad de hipotermia. El enfriamiento es más rápido en las víctimas hipercápnicas.
Recomendación
En una víctima de avalancha con una duración de enterramiento > 60 minutos, en asistolia y con una vía aérea obstruida, suspenda o finalice la RCP (1A).
Proporcionar esfuerzos completos de reanimación para una víctima de avalancha con una temperatura central <30 °C con una vía aérea permeable y sin lesiones letales y transporte a un centro con capacidad para ECLS (1C).
Electrocución por rayos
Las descargas de rayos ocurren aproximadamente 50 veces por segundo en todo el mundo, pero solo el 20 % impacta en el suelo (Jensen et al., 2022 ). Las regiones con tormentas eléctricas frecuentes presentan más eventos de rayos.
Durante las tormentas eléctricas, se recomienda evitar las crestas y las cimas (Davis et al., 2014 ). El riesgo de lesiones por rayos es mayor por la tarde.Las lesiones pueden ocurrir por impacto directo, impacto de contacto, impacto indirecto, descarga lateral, corriente de tierra, iniciación de una corriente ascendente desde el cuerpo y barotrauma explosivo (Blumenthal, 2021 ).
Los mecanismos de lesión más comunes son la corriente de tierra (50%–55%) y la descarga lateral (30%–35%) (Cooper y Holle, 2010 ). La lesión por corriente de tierra ocurre cuando la corriente de un rayo viaja a través del suelo hasta la víctima. La lesión por descarga lateral ocurre cuando un rayo impacta un objeto alto cerca de la víctima y parte de la corriente la impacta.
Cuando la situación no es clara y existe la posibilidad de un rayo, se debe evaluar a las víctimas que hayan sido impactadas para detectar figuras de Lichtenberg, patrones en la piel similares a helechos, patognomónicos de las lesiones por rayo.
El equipo y la ropa de la víctima pueden estar derretidos o rasgados. La muerte súbita tras un rayo puede ser causada por un paro cardíaco y respiratorio simultáneos (Taussig, 1969 ).
Según estudios en animales, la automaticidad cardíaca con retorno de la circulación espontánea (RCE) ocurre antes de la resolución de la parálisis del centro respiratorio medular y la reanudación de la respiración espontánea (Davis et al., 2014 ). Podría requerirse ventilación artificial prolongada para prevenir la AC hipóxica (Zafren et al., 2005 ).
Resumen
En sujetos que puedan haber sido alcanzados por un rayo, se deben examinar minuciosamente las circunstancias de la PC. El soporte ventilatorio prolongado puede salvarles la vida.
Recomendación
En caso de una víctima en California por la caída de un rayo, realice RCP prolongada si es necesario. El soporte ventilatorio prolongado puede ser necesario incluso después de la recuperación de la circulación espontánea (1B).
Quemaduras
Las quemaduras pueden ser causadas por el calor de un líquido o sólido, la inhalación, sustancias químicas, la electricidad (incluidos los rayos), la luz solar y la radiación. Las quemaduras se clasifican según la profundidad de la lesión.
La extensión de una quemadura se estima como el porcentaje de la superficie corporal total (SCT) con quemaduras profundas. En las lesiones por inhalación, las vías respiratorias superiores y los pulmones se lesionan por el calor o los irritantes, especialmente en espacios cerrados con ventilación limitada. Las lesiones por inhalación pueden causar complicaciones respiratorias, incluida la insuficiencia respiratoria (Comité de Guías de Práctica de la ISBI et al., 2016 ; Kearns et al., 2016 ).
Los modelos predictivos de mortalidad hospitalaria por quemaduras suelen incluir la edad, la extensión de la quemadura como porcentaje de la superficie corporal total (SCT) y factores relacionados con la lesión por inhalación (Halgas et al., 2018 ).
No existen ECA sobre intervenciones para víctimas de quemaduras graves en California. Las víctimas con lesiones por inhalación y una alta mortalidad prevista podrían beneficiarse de la ECMO. La ECMO no debe utilizarse de forma rutinaria (Chiu et al., 2022 ).
En el rescate en montaña, es difícil estimar la extensión y la profundidad de una quemadura. La superficie corporal total quemada no puede estimarse con precisión in situ.
Resumen
Es poco probable que una víctima con CA causada por una quemadura sobreviva con un buen resultado neurológico.
Recomendación
En una víctima con CA causada por una lesión por quemadura, finalice la RCP después de 20 minutos sin ROSC (1C).
Envenenamiento
El envenenamiento es una causa rara de CA en el rescate de montaña (Gummin et al., 2021 ) que puede ser reversible. El CA por envenenamiento puede ser causado por arritmias, hipoxemia, hipotensión, hipertensión o hipovolemia (Lott et al., 2021 ).
El paro cardiorrespiratorio por opioides es un importante problema de salud pública en todo el mundo. Las recomendaciones de ILCOR para el envenenamiento incluyen soporte vital avanzado estándar y uso empírico de naloxona para revertir el envenenamiento por opioides (Soar et al., 2020 ).
En el CA causado por envenenamiento, puede ser necesaria una reanimación prolongada para permitir el metabolismo o la excreción de la toxina (Lott et al., 2021 ). La ECMO puede proporcionar un puente hacia la recuperación (de Lange et al., 2013 ).
Si la exposición tóxica es la causa sospechada de CA, la toxina debe identificarse lo antes posible. Puede ser útil ponerse en contacto con un centro de control de intoxicaciones. Puede haber un antídoto.
Resumen
El envenenamiento es una causa rara pero potencialmente reversible de CA.
Recomendación
En caso de una víctima con CA por sospecha de envenenamiento o sobredosis, comuníquese con un centro de control de intoxicaciones antes de finalizar la RCP (1C).
Limitaciones
La mayoría de los estudios incluidos no se realizaron en zonas montañosas. Hemos extrapolado las recomendaciones de las zonas urbanas a los entornos montañosos. La evidencia científica que las respalda es generalmente baja. No hemos formulado recomendaciones específicas para niños.
Conclusiones
La mayoría de las recomendaciones de 2012 siguen vigentes. Los principales cambios incluyen actualizaciones en las compresiones mecánicas, ecografía en el punto de atención (POCUS), criterios del ECLS, la relevancia de la temperatura del agua para la reanimación en caso de ahogamiento y los criterios para el tiempo de enterramiento en el rescate en avalanchas.
El uso de las directrices TOR modificadas para limitar la RCP inapropiada en el rescate en montaña sigue vigente. Se debe interrumpir la RCP cuando se cumplan todas las siguientes condiciones: pérdida de constantes vitales sin testigos, ausencia de RCE durante 20 minutos de RCP, ausencia de descarga recomendada por el DEA o solo asistolia en el ECG, y ausencia de hipotermia u otras circunstancias especiales que justifiquen una RCP prolongada.
Infografía Reanimación cardiopulmonar en el rescate en montaña
Artículo original
Autores
Víctor Lugnet, Miles McDonough , y Peter Paal, Les Gordon , Mercedes Galíndez, Nicolás Mena Reyes, Alison Sheets, Ken Zafren
DOI: https://doi.org/10.1089/ham.2023.0068









Deja un comentario